Compétence Liée
C4 – Évaluer une situation clinique
I. Épidémiologie et facteurs de risque
Un fardeau sanitaire majeur
Facteurs Modifiables (80% des cas)
- • Alcool : Risque +9% dès 1 verre/jour 05.
- • Alimentation : Viande rouge/charcuterie excessive, pauvreté en fibres.
- • Sédentarité & Surpoids : L’activité physique est un protecteur puissant.
- • Tabac : Augmente le risque d’adénomes.
Facteurs Non-Modifiables
Âge : 95% des cas surviennent > 50 ans 09.
ATCD personnels/familiaux : Modifient radicalement le niveau de risque.
MICI : Crohn & RCH (risque augmente après 10-20 ans d’évolution).
II. Le dépistage organisé
Niveaux de Risque & Stratégies 09
| Risque | Population | Action |
|---|---|---|
| Moyen (80%) | 50-74 ans | FIT tous les 2 ans |
| Élevé (15-20%) | ATCD fam 1er degré | Coloscopie d’emblée |
| Très Élevé (<5%)< /td> | Lynch, PAF | Oncogénétique |
Le Test Immunologique (FIT)
- Spécifique : Détecte l’hémoglobine humaine (pas d’influence alimentaire).
- Simple : 1 seul prélèvement à domicile.
- Accès : Médecin, Pharmacie, Commande en ligne 08.
Interprétation (4% de positifs)
« Positif ne veut pas dire cancer mais saignement. »
Coloscopie impérative
Pronostic : Détecté via FIT = 90% de guérison (Stade I) 09.
III. Physiopathologie et diagnostic
La séquence temporelle
80% des CCR suivent une transformation lente (moyenne de 10 ans). C’est une fenêtre d’intervention majeure : la résection du polype interrompt l’histoire naturelle du cancer. 14
Signes d’appel (drapeaux rouges)
- 🚩 Rectorragies : Souvent banalisées à tort en hémorroïdes.
- 🚩 Troubles du transit : Alternance diarrhée/constipation récente.
- 🚩 Syndrome rectal : Faux besoins, ténesme.
- 🚩 Anémie ferriprive : Inexpliquée chez l’adulte > 50 ans 11.
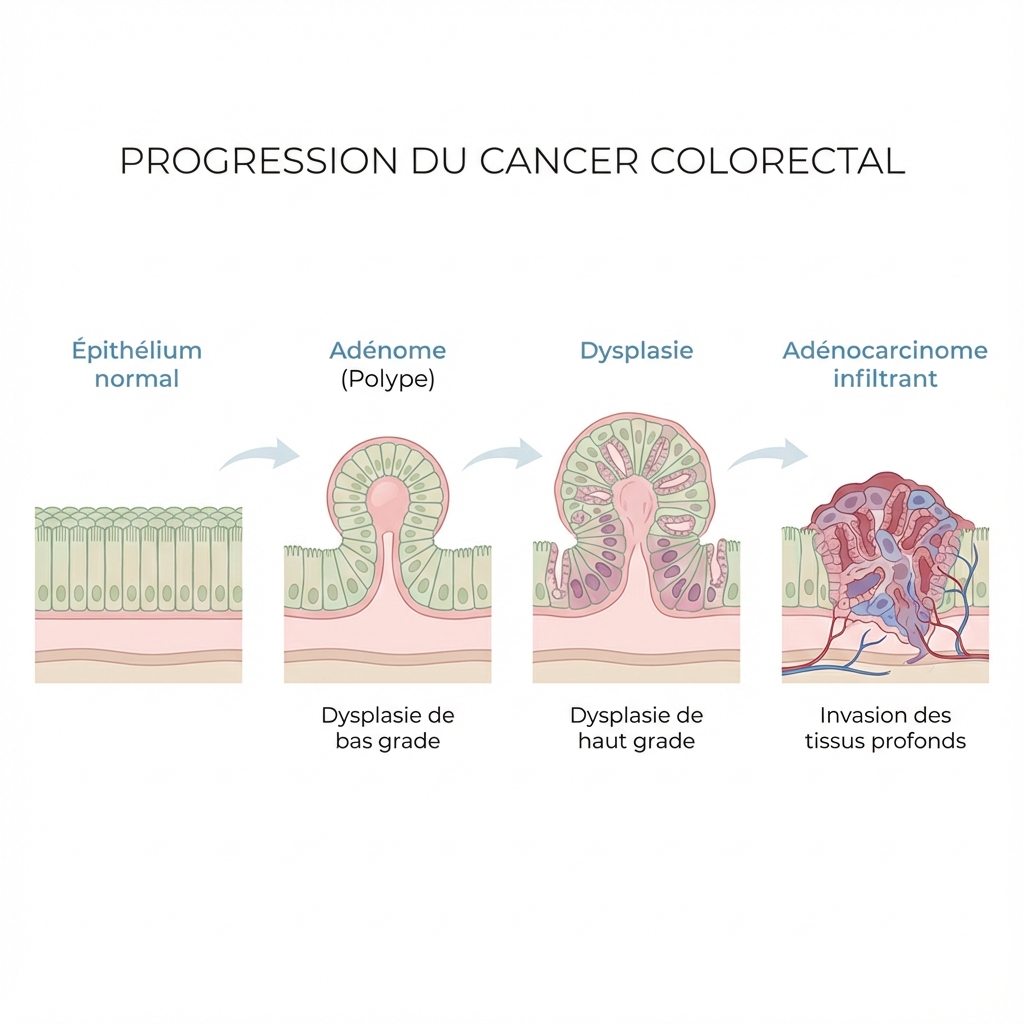
Séquence Adénome-Carcinome : Illustration du processus de dégénérescence maligne sur 10 ans. La détection précoce des adénomes permet de stopper la genèse du cancer. © Cap IDE 2025
Classification TNM et staging
T (Tumeur) : Profondeur d’envahissement (Tis à T4).
N (Nodes) : Envahissement ganglionnaire (N0 : 0, N1 : 1-3, N2 : 4+).
M (Métastases) : Présence ou absence (M0 / M1).
💡 Le statut N+ est le pivot pour l’indication d’une chimiothérapie adjuvante.
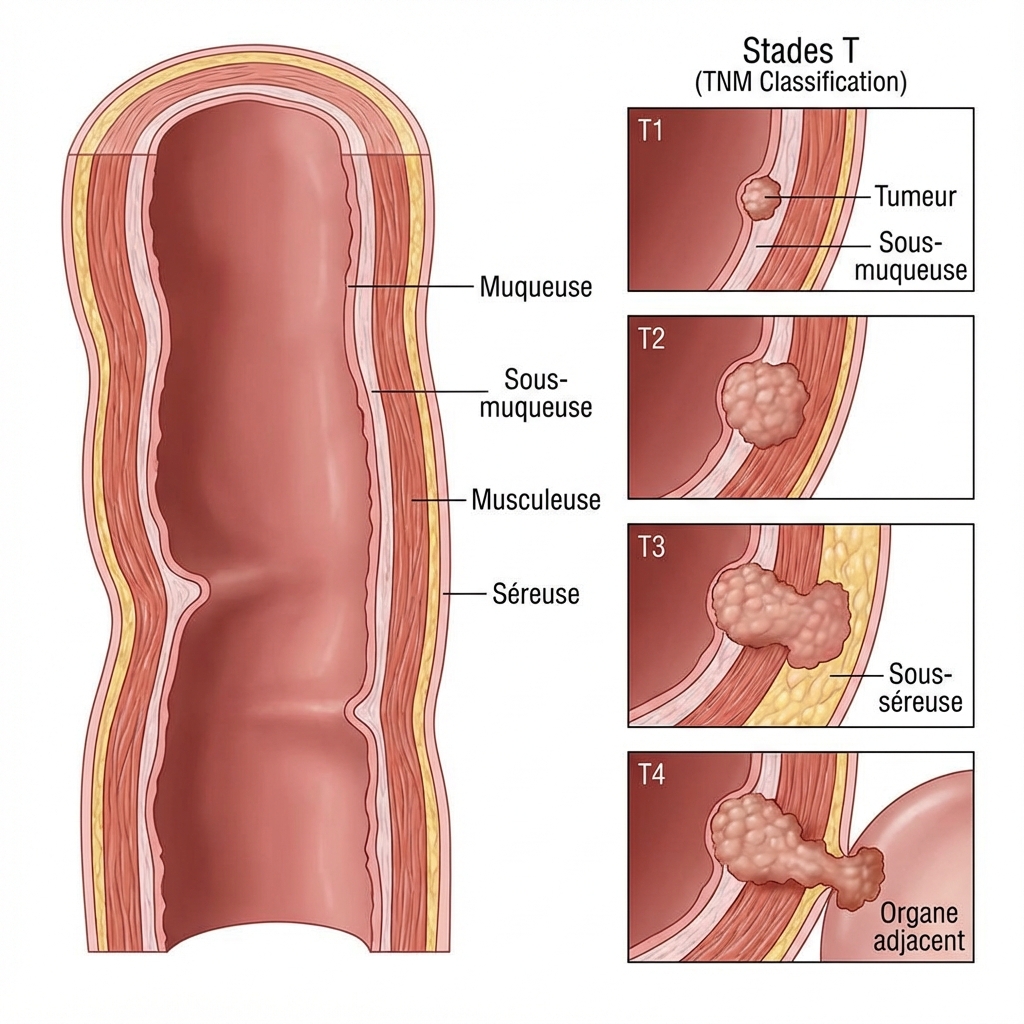
Staging TNM : Visualisation de la profondeur d’infiltration de la tumeur (T) et de l’atteinte des ganglions lymphatiques (N). © Cap IDE 2025
IV. Chirurgie et récupération améliorée (RAAC)
La RAAC : Le nouveau standard 22
Ce n’est pas « faire sortir vite », c’est « mieux faire récupérer ».
Complications chirurgicales
Alerte : fistule anastomotique (J3-J7)
Rechercher la tachycardie (signe précoce), fièvre, douleur vive, arrêt du transit 26.
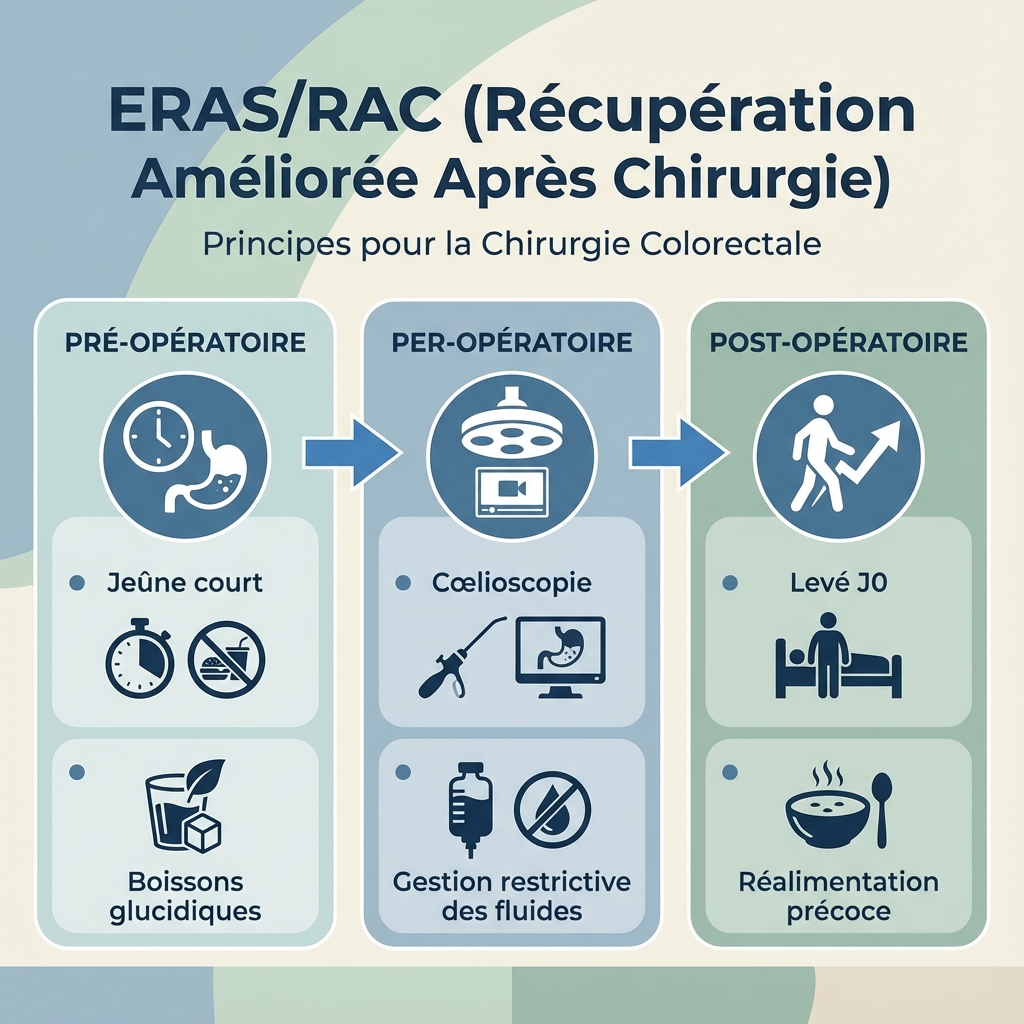
Protocole RAAC : Les leviers de la récupération rapide (nutrition pré-op, mobilisation précoce J0, gestion multimodale). © Cap IDE 2025
V. Stratégies médicales et oncologie
Chimiothérapies standards
5-Fluorouracile (5-FU)
Administration en diffuseur 46h. Toxicité : mucites, syndrome main-pied.
Oxaliplatine (Signature)
Toxicité majeure : neurotoxicité au froid (paresthésies, spasme laryngé) 23.
Thérapies ciblées (stade IV)
Anti-VEGF (Avastin®) : bloque l’angiogenèse. Surveillance : TA et protéinurie.
Anti-EGFR (Erbitux®) : efficace si gène RAS sauvage. Toxicité : rash cutané (signe d’efficacité!) 48. Papulopustulose fréquente.
Règle d’or de l’IDE
« Toute douleur thoracique chez un patient sous 5-FU = suspicion de spasme coronaire = arrêt immédiat et Urgence (15). »
VI. Soins et éducation de la stomie
Éducation thérapeutique (ETP) 33
- Acceptation : rassurer sur l’insensibilité et la diminution de l’œdème (en 6 sem).
- Nettoyage : eau tiède + savon neutre uniquement. Pas d’éther/alcool 36.
- Découpe : gabarit précis (+2-3 mm de marge). La taille évolue au début.
Iléostomie
Selles liquides et corrosives. Risque déshydratation.
Colostomie
Selles formées. Plus facile à gérer.
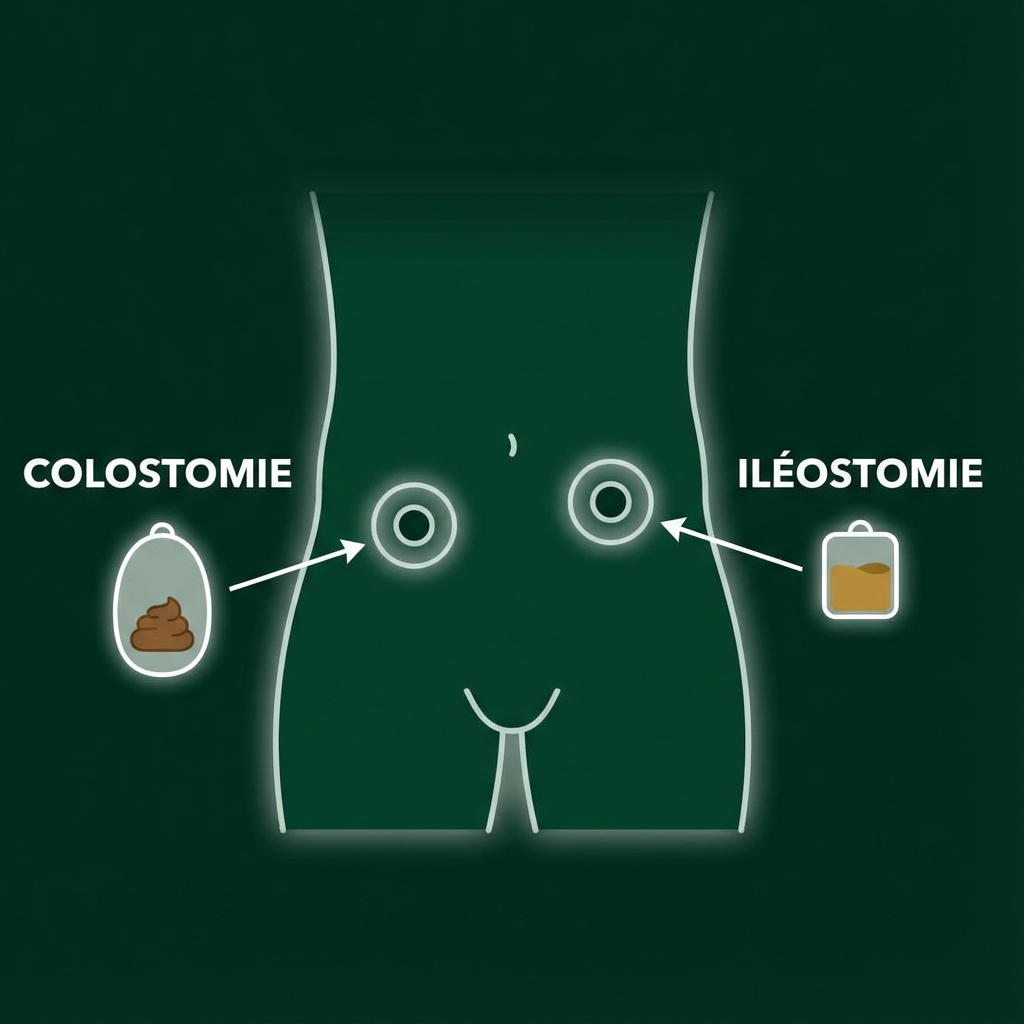
Localisation et aspect des stomies : L’iléostomie (à droite) évacue des selles liquides et corrosives, tandis que la colostomie (à gauche) permet l’évacuation de selles plus formées. © Cap IDE 2025
VII. Dimension relationnelle et éthique
Le dispositif d’annonce (Plan Cancer) 42
L’essentiel en un clin d’œil
Le cancer colorectal est une pathologie « totale » qui demande une expertise en prévention (FIT), en
technique (soins de stomie, chimio) et en surveillance clinique aiguë (fistule, RAAC).
Ta capacité à détecter les signes d’alerte et à éduquer ton patient sur les toxicités (froid, spasme
5-FU) est le garant de la sécurité des soins.
Détails des Sources & Bibliographie
[01] Estimations incidence et mortalité (INCa/NACRe)
[02] Mars bleu : sensibilisation au dépistage (ARS)
[03] Conférence de presse Mars Bleu (Ameli)
[04] Cancer colorectal – Santé publique France (SPF)
[05] Mars Bleu : promotion du dépistage (Ligue)
[06] Panorama des cancers en France (Ligue)
[07] Panorama des cancers en France (FNMR/INCa)
[08] Commander son kit de dépistage (Ameli)
[09] Dépistage et prévention du CCR (HAS)
[10] Mars bleu : cancer colorectal et dépistage (ELSAN)
[11] Cancer colorectal – Fiche détaillée (Wikipédia)
[12] Activité Physique et Nutrition (SFP-APA)
[13] Adénocarcinome de l’intestin grêle (SNFGE)
[14] Item 148 : Tumeurs côlon et rectum (UNESS)
[15] MARS BLEU 2024 – Campagne (CHUB)
[16] Cancer du côlon non métastatique (SNFGE)
[17] Chapitre 3 CCR non métastatique (SNFGE)
[18] La Récupération Améliorée Après Chirurgie (LNA)
[19] Étapes du protocole RAAC (Walter Learning)
[20] La réhabilitation améliorée (RAC) – Revue
[21] Protocole RAAC Chirurgie (ARS Occitanie)
[22] Récupération Améliorée Après Chirurgie (HAS)
[23] FOLFOX – Effets secondaires (Onco-NA)
[24] Patient info : Oxaliplatin Injection (Sandoz)
[25] Note d’Information Panirinox (GHNE)
[26] Fuite anastomotique : causes et prévention (Medicover)
[27] Stomies et rétablissement continuité (CD)
[28] Fuite anastomotique : diagnostic (Apollo)
[29] Soins en chirurgie digestive (IFSI)
[30] Repérage préopératoire stomie – Rapport (HAS)
[31] Gestion des Stomies de l’adulte (SFCD)
[32] Repérage préopératoire stomie – Cadrage (HAS)
[33] Éducation thérapeutique ETP stomie (Walter Learning)
[34] Programme ETP patients stomisés (HUG)
[35] Guide pratique : gérer ma stomie (ICM)
[36] Toilette iléostomie et poche (HUG)
[37] Guide IDE : soins colostomie/iléostomie
[38] Conseils pratiques colostomie (DCSS)
[39] Changement poche stomie (Walter Learning)
[40] Oxaliplatin Injection Information (HPFB)
[41] Après chirurgie du cancer côlon (RCC)
[42] Diagnostic : le dispositif d’annonce (Pact Onco)
[43] Le parcours de soins en oncologie (ONCORIF)
[44] La consultation d’annonce médicale (IPC)
[45] Accompagnement diagnostic (HAS)
[46] Consultation d’annonce infirmière (C06)
[47] Consultation infirmière d’annonce (CHU)
[48] Référentiels Soins Support (AFSOS/OncoPL)
[49] Références domaine AFSOS (Oncologik)